Definición.
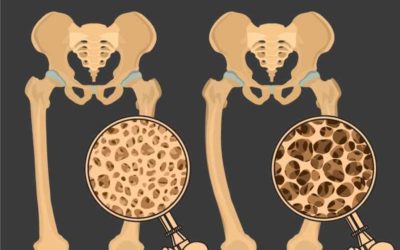
La osteoporosis es una enfermedad ósea caracterizada por una disminución en la cantidad y calidad del hueso, produciéndose un aumento en la fragilidad ósea y un riesgo aumentado de fractura1.
El hueso es un tejido en constante renovación en el que existe un equilibrio entre la formación de hueso nuevo (formación ósea) y destrucción del hueso (resorción ósea). Cuando este equilibrio se rompe (ver factores de riesgo), es cuando aparece la osteoporosis.
Frecuencia de la osteoporosis.
En un estudio que incluyó la participación de 27 países de la unión europea se estimó que existen 22 millones de mujeres y 5 millones de varones con osteoporosis diagnosticados por densitometría2.
Factores asociados a la osteoporosis.
Existen diversos factores que contribuyen a la osteoporosis, dentro de ellas tenemos:
- No modificables: sexo femenino, raza caucásica, edad avanzada, menopausia precoz, antecedentes personales de fracturas previas en edad adulta, antecedentes familiares de primer grado de fracturas previas.
- Modificables: inmovilización, escasa actividad física, delgadez extrema, tabaquismo, abuso de alcohol, bajo consumo de calcio, niveles inadecuados de vitamina D, caídas recurrentes.
Existen ciertas enfermedades y determinados medicamentos que contribuyen a la osteoporosis y las fracturas:
- Enfermedades: endocrinológicas (diabetes mellitus, insuficiencia suprarrenal, síndrome de cushing, hiperparatiroidismo, anorexia nerviosa, bulimia, insuficiencia ovárica prematura, insensibilidad a los andrógenos, hiperprolactinemia), gastrointestinales (celíaquia, enfermedad inflamatoria intestinal, cirrosis biliar primaria, enfermedad pancreática, malabsorción, bypass gástrico, síndrome intestino corto), reumatológicas (artritis reumatoide, lupus, espondilitis anquilosante), hematológicas (leucemia, linfomas, gammapatías monoclonales, mieloma múltiples, hemofilia, talasemia), neurológicas (parkinson, esclerosis múltiple, epilepsia), patologías varias (enfermedad pulmonar obstructiva crónica, fallo cardíaco congestivo, depresión, enfermedad renal crónica, enfermedad ósea pos trasplante).
- Medicamentos: anticonvulsivantes, anticoagulantes (heparina), antiácidos (aluminio), antiulcerosos (inhibidores de la bomba de protones), corticoides, anticonceptivos (depo-medroxiprogesterona), antidiabéticos (tiazolidinedionas), hormonas tiroideas.
Síntomas de la osteoporosis.
La osteoporosis es una enfermedad silente-asintomática; “no” produce dolor ni ningún otro síntoma, a no ser que se haya producido una fractura.
La fragilidad ósea en la osteoporosis predispone a las fracturas, las cuales son las que producen los síntomas en estos pacientes. Se considera una fractura ósea por fragilidad a la ocasionada por un mecanismo de bajo impacto; es decir, una caída desde la propia altura de pie o sentado.
Las fracturas pueden producirse en cualquier parte de nuestro esqueleto, siendo las más frecuentes las de cadera, columna, húmero, muñecas, costillas y pelvis. La osteoporosis produce 8,9 millones de fracturas cada año en todo el mundo3. Se estima que la probabilidad de sufrir una fractura en una mujer post menopáusica es mayor del 40%4. Las fracturas óseas por fragilidad están asociadas a un aumento de la mortalidad; así, hasta un 20-30% de los pacientes con fractura de cadera fallecen tras los 3-6 meses posteriores a la fractura5.
Diagnóstico.
El diagnóstico de la osteoporosis es clínico; es decir, en base a los datos obtenidos en la historia clínica (para valorar antecedentes personales de fracturas óseas por fragilidad y determinar la presencia de factores asociados a la osteoporosis y/o fracturas) y la densitometría ósea.
La Organización Mundial de la Salud (OMS), estableció unos parámetros densitométricos que se utilizan para valorar el riesgo de fractura. Así, un valor T-score entre -1,0 a -2,5 desviaciones estándar (DE) se define como osteopenia; y un valor de T-score < –2,5 DE se define como osteoporosis6.
La realización de analíticas de sangre y orina no son necesarios para establecer el diagnóstico de osteoporosis pero sirven para valorar la presencia de otros factores que puedan asociarse a la osteoporosis. Así mismo, las mismas nos dan información sobre los valores de calcio, fósforo y vitamina D, entre otros parámetros de interés, que son fundamentales a la hora de optimizar el tratamiento de la osteoporosis.
La realización de otras pruebas de imagen tales como la tomografía computarizada, la resonancia magnética y la gammagrafía ósea, tampoco son necesarios para el diagnóstico de la osteoporosis; sin embargo, los mismos podrían ser de utilidad para el estudio y mejor caracterización de determinadas fracturas.
Tratamiento
Una serie de hábitos de vida pueden ser de utilidad para mejorar la calidad de nuestros huesos. Así, una adecuada ingesta de alimentos que contengan calcio y vitamina D, una adecuada exposición solar, una actividad física regular y evitar los hábitos tóxicos son parte fundamental del tratamiento.
El objetivo del tratamiento farmacológico de la osteoporosis es prevenir la aparición de la primera fractura por fragilidad, así como la de reducir el número de nuevas fracturas en aquellos pacientes que la hayan padecido.
El tratamiento de la osteoporosis es individualizado, y debe ser su reumatólogo el que en base a una serie de datos (antecedentes personales y familiares, comorbilidades, medicamentos, entre otros) decida cual es el tratamiento más adecuado para cada paciente.
Actualmente disponemos de dos tipos de tratamientos, los anti resortivos y los osteo formadores. Dentro de los primeros se incluyen los bifosfonatos (risedronato, alendronato, zoledronato, entre otros), los moduladores selectivos de los receptores de estrógenos (raloxifeno) y el denosumab, que evitan la pérdida de la masa ósea. Dentro de los segundos, tenemos a la teriparatida que estimula la formación de hueso nuevo.
*** La información proporcionada tiene el único fin de aportar educación a la población general. Para cualquier consulta personal/individual en relación al diagnóstico y /o tratamiento de enfermedades, sírvase solicitar una cita con un médico especialista cualificado.
Bibliografía.
1: NIH Consensus Development Panel on Osteoporosis Prevention, Diagnosis and Therapy. JAMA 2001; 285:785-95.
2: Johnell O, Kanis JA, Oden A, et al. Predictive value of BMD for hip and other fractures. J Bone Miner Res. 2005; 20: 1185-94.
3: Johnell O, Kanis JA. An estimate of the worldwide prevalence and disability associated with osteoporotic fractures. Osteoporos Int. 2006;17(12):1726-33.
4: Melton LJ III. Epidemiology of fractures. En Riggs BL, Melton LJ III, eds. Osteoporosis: etiology, diagnosis, and management, 2nd ed Philadelphia, Lippincott-Raven, 1995:225-247.
5: Hernlund E, Svedbom A, Ivergård M, et al. Osteoporosis in the European Union: medical management, epidemiology and economic burden. A report prepared in collaboration with the international Osteoporosis Foundation (IOF) and the European Federation of Pharmaceutical Industry Associations (EFPIA). Arch Osteoporos. 2013;8:136.
6. World Health Organization. Assessment of fractures risk in screening for osteoporosis. WHO technical report series 843. Geneva: WHO; 1994.



0 comentarios